À l’échelle mondiale, le cancer du col de l’utérus est le 4ᵉ cancer le plus fréquent chez les femmes [1]. On estime qu’une femme meurt de cette maladie toutes les deux minutes [2]. Pourtant, en 2024, la couverture vaccinale contre le HPV dans le monde reste limitée, atteignant seulement 27 % [3].
En Nouvelle-Calédonie, le cancer du col de l’utérus est le 5ème cancer le plus fréquent chez la femme [4].
Ce cancer, qui est le plus souvent asymptomatique, est dans plus de 95 % des cas causé par le papillomavirus humain (HPV), un virus sexuellement transmissible [5,6].
Cette famille de virus, regroupe plusieurs centaines d’HPV et peut infecter la peau et/ou les muqueuses chez les deux sexes. En effet, il existe les HPV à tropisme cutanée (engendrant des verrues plantaires par exemple) ou à tropisme muqueux. Les HPV à tropisme muqueux, se divisent en deux sous-familles :
• Famille des virus dits « à bas risque oncogène » (HPV 6, 11) : ils peuvent par exemple générer des verrues génitales appelées aussi « condylomes »
• Famille des virus dits « à haut risque oncogène » (HPV 16, 18, 31, 33, 45, 52, 58) : ils peuvent générer des lésions pré-cancéreuses puis cancéreuse du col de l’utérus mais aussi de la vulve, de l’anus, du pénis et des voies aérodigestives supérieures (cavité buccale, oropharynx et amygdales) [7].
Le port du préservatif contribue à la prévention anti-HPV mais ne permet pas une protection complète lors d’une exposition. Ainsi, on estime que 80% des personnes (hommes et femmes confondus) sont infectées au cours de leur vie. Ce virus peut être éliminé naturellement par le corps grâce au système immunitaire, il s’agit du mécanisme de clairance. Cependant, dans 10% des cas, le système immunitaire est dépassé et n’arrive pas à éliminer le virus appartenant à la famille des virus dits « à haut risque oncogène ». Dans ce cas, cela peut aboutir au développement d’un cancer plusieurs années après l’infection [8].
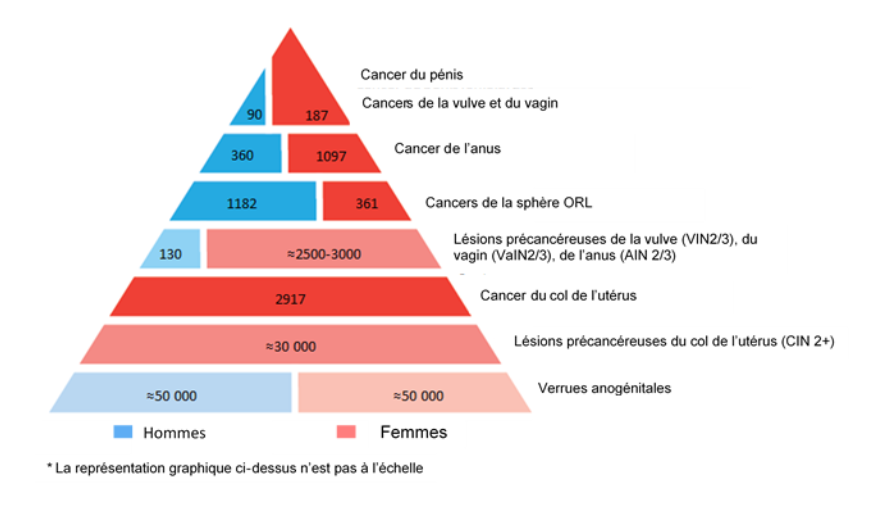
Représentation du fardeau des maladies induites par les papillomavirus en France chez les hommes et les femmes d'après Shield et al, Hartwig et al. (source HAS 2019)
Les rapports sexuels à un âge précoce, une multiplicité des partenaires, le tabagisme et l’immunodépression sont des facteurs de persistance de l’infection et cofacteurs de la cancérogénèse.
Saviez-vous que ce virus, pouvait aussi être transmis de façon verticale au moment de la naissance du nouveau-né ? Si une telle transmission a lieu, cela peut entrainer une « papillomatose laryngée juvénile » chez le nouveau-né, soit une maladie qui se caractérise par une atteinte des cordes vocales dont le symptôme principal est la dysphonie [9]. Si le virus incriminé dans la papillomatose fait partie des virus « à haut risque oncogène », se rajoute à cette maladie un risque pour l’enfant de développer un cancer HPV induit au cours de sa vie.
Alors, comment se prémunir efficacement ? Pour protéger la génération actuelle et celles à venir, il est essentiel de combiner deux approches de prévention : la prévention primaire, qui inclut la vaccination et la lutte contre les facteurs de risque de cancérogénèse, et la prévention secondaire, comme le dépistage organisé du cancer du col de l’utérus. Le programme de prévention des cancers féminins de l’ASSNC joue un rôle clé en contribuant activement à ces deux volets de lutte contre le HPV.
Pour se faire, le programme de prévention des cancers féminins de l’ASSNC axe son action sur la stratégie mondiale en vue d’accélérer l’élimination du cancer du col de l’utérus en tant que problème de santé publique d’ici 2030. Cette stratégie repose entre autres sur le fait que 90% des jeunes filles soient entièrement vaccinées contre l’HPV à l’âge de 15 ans et que 70% des femmes bénéficient d’un dépistage [10].
Cette vaccination, inscrite sur le calendrier vaccinal calédonien est fortement recommandée, mais n’est pas obligatoire.
Dans l’hexagone, une enquête sur l’acceptabilité de la vaccination contre les HPV a été diligentée par l’INCa et la HAS en 2019 [11]. Elle a montré que 94% médecins généralistes étaient favorable à cette vaccination tant pour les filles que pour les garçons, même s’ils considèrent que la vaccination anti-HPV était difficile à faire accepter à leurs patients. Les trois principaux freins étaient, la crainte des effets secondaires, le manque d’information et le fait que le médecin ne l’ait pas proposé. En effet, 97 % des parents déclarent suivre toujours les recommandations de leur médecin au sujet de la vaccination et le médecin généraliste demeure leur principale source d’information sur la vaccination anti-HPV.
L’augmentation de la couverture vaccinale est un enjeu de santé publique. La vaccination contre les HPV, à condition d’une couverture vaccinale suffisante, permettra de freiner la transmission des HPV au sein de la population générale, et ainsi, protègera mieux la population non vaccinée.
Le vaccin est gratuit en milieu scolaire. En dehors, il est remboursé sur ordonnance à 100% s’il est réalisé avant 15 ans en présence d’une couverture sociale.
| Fille | Garçon | |
| 9 à 14 ans et 364 jours | 100 % CAFAT | 100 % CAFAT |
| 15 à 19 ans et 364 jours | CAFAT + mutuelle | CAFAT + mutuelle |
| 20 à 26 ans et 364 jours | Non remboursable | CAFAT + mutuelle* |
| Après 26 ans | Non remboursable | Non remboursable |
*Pour les hommes ayant des relations sexuelles avec des hommes (HSH)